Skiaskopická vyšetření
Pracoviště skiaskopie
Umístění: 4.patro pavilonu interních oborů (budova C) – mezi hematologickou ambulancí a Metabolické JIP
Co je skiaskopie?
Jedná se o radiologickou vyšetřovací metodu, která pomocí rentgenového záření umožňuje zobrazení lidského těla v reálném čase. Využívá se především k zobrazení trávící trubice (jícnu, žaludku, dvanácterníku, tenkého a tlustého střeva), zobrazení žlučového stromu (ERCP), zobrazení ostatních dutých orgánů – na našem pracovišti zejména močového měchýře a vývodných cest močových, dále některých patologií (píštěle…) apod. Orgány jsou zobrazovány pomocí kontrastní látky, která zabraňuje průchodu rentgenového záření.
Díky technickému pokroku jsou některá skiaskopická vyšetření postupně nahrazována jinými modalitami (CT kolografie u tlustého střeva, CT nebo MR enterografie u vyšetření tenkého střeva, CT fistulografie u píštělí, CT vylučovací urografie u močových cest, MRCP u žlučových cest, apod.).
Příprava pacienta
Některá vyšetření vyžadují speciální přípravu (často cca 1 den před vyšetřením a v den vyšetření). Povinnost informovat pacienta má ošetřující lékař, který ho na vyšetření odesílá. Zejména ženy v reprodukčním věku musí být upozorněny na možnost ozáření v oblasti pánve a také plodu – těhotné ženy bývají tímto způsobem vyšetřeny pouze z vitální indikace, a to velmi vzácně!!!
Pacient je povinen informovat lékaře o případné alergii (na rtg kontrastní látky, lékové, potravinové či jiné), užívaných lécích a o předchozích chirurgických zákrocích (zejména pokud se týkají vyšetřované oblasti).
Průběh vyšetření
Vyšetření lze provádět ve většině případů ambulantně. Celková délka vyšetření je cca 15 minut, u některých specializovaných vyšetření (pasáž střevem) může být celkově i několik hodin (tuto dobu ale pacient netráví na vyšetřovně).
Vyšetření provádí erudovaný lékař – radiolog, ve většině případů ve spolupráci s radiologickým asistentem.
Jak je napsáno výše, nejčastější využití skiaskopie je při vyšetření trávicí trubice. Pro její zobrazení je nutné podání kontrastní látky. Nejčastější kontrastní látkou je baryová suspenze, která má různou hustotu, dle vyšetřované oblasti, má bílou barvu a chuť podobnou křídě, ve většině případů pro komfort pacienta doplněnou různými, převážně ovocnými příchutěmi. Při vyšetření se navíc používá plyn pro dosažení tzv. dvojího kontrastu – přímo aplikovaný při vyšetření tlustého střeva.
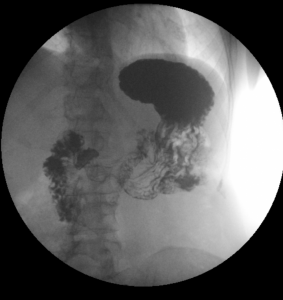
Vyšetření polykacího aktu, jícnu, žaludku, dvanácterníku a pasáž tenkým střevem
Jedná se o šetrnou metodu sloužící k diagnostice chorobných změn horní části trávicí trubice.
Kontrastní látka se pije ústy, vyšetření se provádí vestoje a vleže, průchod kontrastní látky lékař sleduje na monitoru a zachycuje na snímcích.
Příprava na vyšetření
- Od večera nejíst, nepít a nekouřit.
- Ráno před vyšetřením neužívat žádné léky.
- Po dobu pasáže tenkým střevem nejíst, nepít a nekouřit, při dalších kontrolách se řídit pokyny lékaře radiodiagnostického oddělení.
Rizika
- alergické reakce
- vdechnutí kontrastní látky
- zácpa
- radiační zátěž
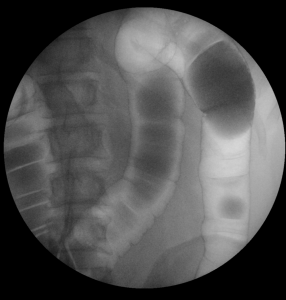
Vyšetření tlustého střeva – irrigografie
Vyšetření tlustého střeva, při kterém se zjišťují změny zánětlivé či nádorové, divertikulární onemocnění, při chronických průjmech apod.
Kontrastní látka je podána do tlustého střeva rektální rourkou zavedenou konečníkem, ve většině případů s následnou insuflací (přifouknutím) vzduchu pro získání dvojího kontrastu – může být pociťováno jako tlak v břiše, bývá ovšem dobře snášen. Pro získání dokonalého obrazu a dostatečného naplnění střeva je nutné pacienta polohovat, proto vyšetření vyžaduje dostatečnou spolupráci pacienta.
Celková doba vyšetření je 20–60 minut.
Příprava na vyšetření:
čtyři dny před vyšetřením nejíst potraviny, které obsahují zrníčka a slupky (např. rybíz, hroznové víno, kiwi, papriky, rajská jablka, zelí, luštěniny, celozrnné pečivo)
den před vyšetřením pacient smí snídat, k obědu pouze polévku, ale už nevečeří. Pije – minerálky raději neperlivé), vynechat kávu, černý čaj, mléko, čaj pouze ovocný nebo bylinkový.
den před vyšetřením vypít 3 l Fortrans roztoku. Začít popíjet v 16 hodin a pít rychlostí 1 litr za hodinu.
dvě hodiny před vyšetřením již nic nepít.
Rizika:
radiační zátěž (nutné zvážit indikaci u žen ve fertilním věku)
velmi vzácně možná perforace střeva
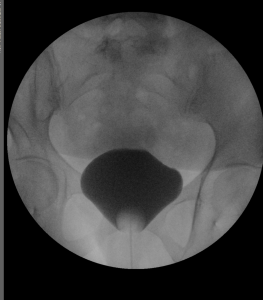
Vyšetření močové trubice a močového měchýře – cystografie a uretrografie
Tato vyšetření slouží k diagnostice onemocnění močové trubice a močového měchýře – nejčastěji zúžení močové trubice. U dětí se vyšetření provádí k vyloučení vezikoureterálního refluxu.
Vyšetření provádíme ve spolupráci s urologem, popřípadě dětským lékařem.
Kontrastní látka je hadičkou (s cévkou) aplikována do močového měchýře či močové trubice. Po naplnění močového měchýře se zpravidla pacient vymočí v RTG kontroly.
Doba vyšetření asi 30 minut.
Příprava před vyšetřením není nutná.
Fistulografie – zobrazení píštělí
Jedná se o vyšetřovací metodu k upřesnění průběhu a lokalizace píštělí.
Píštěl je nasondována tenkou tupou jehlou nebo zavedenou cévkou s balonkem, poté naplněna kontrastní látkou a je provedena obrazová dokumentace.
Doba vyšetření cca 30 min.
Příprava před vyšetřením není nutná.
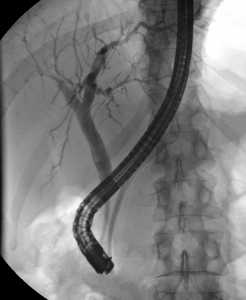
Vyšetření žlučových cest – ERCP (endoskopická retrográdní cholangiopankreatikografie)
ERCP je diagnostická a terapeutická metoda. Kombinuje v sobě endoskopické a radiologické vyšetření. Jejím cílem je zobrazit žlučové cesty a a v případě potřeby také vývody pankreatu. Vyšetření se provádí pod vedením gastroenterologa na radiologickém oddělení.
Tato vyšetřovací metoda je na našem oddělení ze skiaskopických vyšetření nejčastější.
Využíváme C-rameno Multidiagnost Eleva od firmy Philips, digitální zpracování a archivaci nálezů.
V dohledné době očekáváme zakoupení nového skiaskopického kompletu a kompletní přesun vyšetřovny na gastroenterologické oddělení. Provádíme papilotomie, stentáže (plastovými i metalickými stenty), dilatace stenóz žluč. cest, extrakce konkrementů, jejich drcení (mechanickou litotrypsi), vyšetření žlučových i pankreatických cest cytologické a kultivační, nově i endoskopicky, urgentní výkony – zejména při zánětech žluč. cest či slinivky.
Jak vyšetření probíhá?
Vyšetření se provádí za hospitalizace. Pacient je před vyšetřením informován o jeho průběhu a podepisuje informovaný souhlas. Vyšetření tvá asi 15 až 45 minut, dle rozsahu výkonu. Pacient je v jeho průběhu v poloze na levém boku. Pacientovi se před vyšetřením aplikuje do oblasti kořene jazyka lokální znecitlivění (anestetikum) a do žíly zklidňující léky. V některých případech se preventivně podávají i antibiotika. Lékař následně zavede ústy endoskop (tenkou flexibilní trubici s optikou), pokračuje přes jícen, žaludek až do dvanáctníku, kde nalezne ústí žlučových cest a vývodu pankreatu, tzv. Vaterskou papilu. Poté lékař vysune z endoskopu tenkou sondu, pomocí níž vstříkne kontrastní látku, která zobrazí dle potřeby žlučové cesty nebo vývod slinivky. V této části vyšetření se provede několik rentgenových snímků. Pomocí metody ERCP je možné odstranění konkrementu, rozšíření zúžení žlučových cest či zavádění drénů. Podle potřeby je možné provést biopsii (odběr malého kousku tkáně k histologickému vyšetření).
Jaké mohou nastat komplikace?
Jedná se o vyšetření invazivní, komplikace tedy nelze zcela vyloučit. V důsledku mechanického dráždění pankreatu se může rozvinout akutní pankreatitida. U terapeutických zákroků se může objevit krvácení, kterém jde většinou ošetřit při samotném ERCP. Velmi vzácnou komplikací je perforace (protržení) stěny tenkého střeva. Tato komplikace již vyžaduje operační řešení. Po podání léků se může objevit různě závažná alergická reakce.
Na tyto stavy je ale školený personál dobře připraven.
Kdy bude výsledek?
Výsledek vyšetření Vám lékař sdělí ihned po vyšetření. V případě odběru tkáně jsou výsledky biopsie následně zaslány Vašemu lékaři.
Jak se na vyšetření připravit?
Vyšetření se musí provádět nalačno, tedy alespoň 8 hodin před vyšetřením nesmí pacient nic jíst. V případě nutnosti je možné se napít čisté vody. Před vyšetřením se nesmí kouřit. Užití léků je potřebné odložit až po vyšetření. Konkrétní úpravu medikace, hlavně léků na ředění krve či inzulinu, s Vámi probere lékař, který Vás na vyšetření poslal. V případě, že pacient používá protézu, je potřebné ji před vyšetřením vyjmout. Je velmi důležité informovat svého lékaře o předchozích alergiích.
Co nám vyšetření ukáže?
Toto invazivní vyšetření poskytuje lékařům informaci o stavu žlučových cest a vývodů pankreatu. Na pořízených RTG snímcích mohou být patrná zúžení či úplná neprůchodnost některých jejich částí, které mohou být (kromě jiného) způsobeny i nádorem žlučových cest či pankreatu. V současné době je ERCP často prováděno s terapeutickým cílem.
Jak se chovat po vyšetření?
Výkon ERCP je prováděn za hospitalizace. Po tomto výkonu nesmíte jíst. Místo stravy Vám budou do žíly podávány infuzní roztoky. Večer po výkonu a následující ráno Vám budou zkontrolovány hodnoty pankreatických enzymů a jaterních funkcí v krvi. Na základě těchto výsledků Vás lékař poučí o dalších dietních opatřeních.